Батрашов В.А., Манафов Э.Н., Наумова Л.Л., Сергеев О.Г., Юдаев С.С.
Individual approach to vascular access surgery in patients on dialysis.
Batrashov V.A., Manafov E.N., Naumova L.L., Sergeev O.G., Yudaev S.S.
Хроническая болезнь почек (ХБП) – это наднозологическое понятие, характеризующееся повреждением почек и/или снижением их функции в течение 3-х и более месяцев. На сегодняшний день около 5% взрослого населения планеты страдает ХБП, в России - до 10 млн. больных ХБП. Важно отметить, что рост заболеваемости как в нашей стране, так и во всем мире в среднем составляет 10-12% в год. Современные международные рекомендации предлагают классифицировать ХБП с учетом величины скорости клубочковой фильтрации и уровня альбуминурии, имеющих самостоятельное диагностическое и прогностическое значение. К сосудистым хирургам такие пациенты направляются, как правило, на стадии ХБП V – терминальная почечная недостаточность. Таким пациентам жизненно необходимо проведение заместительной почечной терапии (ЗПТ): хронического программного гемодиализа (ПГД), перитонеального диализа или трансплантации донорской почки. В настоящее время безусловным лидером является метод хронического ПГД, которым в нашей стране обеспечено 71,6% (>17 тыс.) пациентов, получающих ЗПТ. Следует отметить, что необходимым условием для долговременного обеспечения ЗПТ методом хронического ПГД является наличие у пациента постоянного сосудистого доступа (ПСД). Среди существующих на сегодняшний день вариантов ПСД наибольшее распространение получили три из них: нативная артериовенозная фистула (АВФ), артериовенозный шунт с использованием синтетического сосудистого протеза и туннельный центральный венозный катетер (ЦВК). Основными требованиями к ПСД являются обеспечение быстрого доступа к сосудистому руслу и поддержание адекватной скорости кровотока для проведения ПГД. В настоящее время именно нативная АВФ является золотым стандартом при формировании ПСД, демонстрируя наиболее благоприятные долгосрочные результаты относительно рисков инфицирования и тромбоза. Многие американские и европейские центры рекомендуют при всех прочих равных условиях формировать нативную АВФ, избегая использования синтетических сосудистых протезов и имплантации ЦВК. Однако, когда речь идёт о пожилых пациентах, вопрос хирургической тактики оказывается не столь однозначным. Рост числа пациентов на диализе за последнее время осуществляется преимущественно за счёт пациентов старшей возрастной группы, а значит, врачам всё чаще приходится сталкиваться с тем, что стандартные алгоритмы лечения данных пациентов будут неприменимы. Учитывая, что тяжелая сопутствующая патология не позволяет выполнить оперативное лечение пожилым пациентам, они часто обречены на лечение гемодиализом через ЦВК, что, в свою очередь, резко повышает смертность от инфекционных осложнений в данной группе больных. В таких случаях необходим комплексный подход к лечению с привлечением специалистов нефрологического, кардиологического, ангиохирургического и других отделений для выработки оптимальной тактики лечения для каждого пациента.
Приводим описание клинического случая.
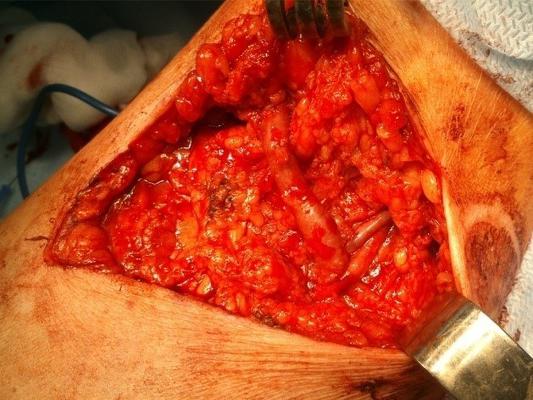
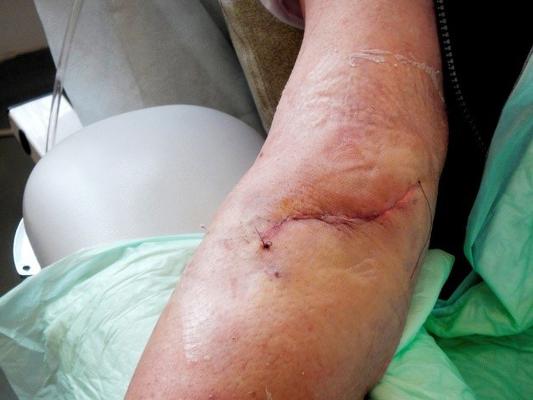
Пациент М., 75 лет, в октябре 2013 года поступил в «НМХЦ им. Н.И. Пирогова» в тяжелом состоянии, обусловленном явлениями сердечно-легочной и почечной недостаточности, анемией. Из анамнеза известно, что страдает сахарным диабетом более 20 лет. Длительное повышение АД максимально до 230 на 120 мм рт. ст. на фоне ожирения 3 ст. Резкое ухудшение состояния с сентября 2013 года: стойкая артериальная гипертензия, отечный синдром, прогрессирование явлений легочно-сердечной недостаточности. При обследовании выявлен саркоидоз 4 ст. (получал терапию кортикостероидами – Метипред 20 мг в сутки), уремия в сочетании с выраженным мочевым синдромом (протеинурия >5 г литр). Необходимо отметить частые рецидивы инфекции мочевых путей. По жизненным показаниям начата ЗПТ методом ПГД через установленный ЦВК в правой подключичной вене. В течение последующего месяца неоднократно проводилась смена ЦВК в связи с тромбозом последнего. Выраженность сердечно-легочной недостаточности не позволяла применить к пациенту стандартный алгоритм хирургического лечения. Учитывая наличие хронической инфекции и длительную терапию кортикостероидами, у пациента имелся высокий риск развития катетер-ассоциированного сепсиса с возможным летальным исходом. В то же время тяжесть состояния пациента не позволяла выполнить операцию по формированию нативной АВФ. Решением консилиума для дальнейшего проведения ПГД пациенту имплантирован туннельный ЦВК. На фоне проводимого комплексного лечения удалось добиться компенсации сердечно-легочной недостаточности и стабилизации состояния пациента. Это позволило вновь рассмотреть вопрос о возможности проведения хирургического вмешательства. Для обеспечения безопасного хронического ГД решено сформировать пациенту нативную АВФ. С целью предоперационного обследования выполнено прецизионное ультразвуковое ангиосканирование артерий и вен обеих верхних конечностей. На правом предплечье выявлена область с пригодными сосудами (a.radialis и v.cephalica) для создания нативной АВФ. Для минимизации риска развития осложнений со стороны сердечно-сосудистой и дыхательной систем было решено выполнить оперативное вмешательство под проводниковой анестезией. 3 февраля 2014 года выполнена операция – формирование нативной АВФ на правой верхней конечности (рис. 1а и 1б)
Рис. 1. Интраоперационно: сформированная артериовенозная фистула (а) и вид после ушивания раны (б).
Послеоперационный период осложнился развитием серомы в области операции (рис. 2). Учитывая близкое расположение серомы к фистульной вене, с целью профилактики постпункционных осложнений, было решено отсрочить первую пункцию АВФ. Продолжено лечение ПГД через ЦВК.

Рис 2. Ультразвуковая картина функционирующей АВФ и послеоперационной серомы (указаны стрелками).
Неоднократно выполняли пункцию серомы с целью её эвакуации, что привело к значительному уменьшению её объёма. На 49-е сутки выполнена первая пункция АВФ. Для минимизации риска надрыва вены и развития гематомы пункцию выполняли под ультразвуковым контролем (рис. 3).
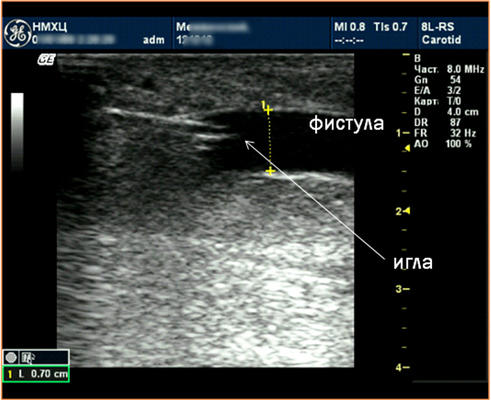
Рис. 3. Пункция АВФ под ультразвуковым контролем.
Процедура ПГД через сформированную нативную АВФ проведена успешно.
На момент последнего осмотра (6 месяцев после операции) фистула функционирует адекватно. Все параметры сосудистого доступа соответствуют предъявляемым требованиям: диаметр вены – 7 мм, глубина подкожного расположения 6-8 мм, объёмный кровоток – 765 мл/мин. На момент написания данной статьи пациент продолжает амбулаторно получать лечение методом гемодиализа в Пироговском Центре 3 раза в неделю по 4 часа и находится под динамическим наблюдением лечащих врачей и сосудистых хирургов.
Таким образом, благодаря слаженной работе специалистов Пироговского центра и индивидуальному подходу к лечению стало возможным не только сохранить жизнь нашему пациенту, но и значительно улучшить качество его жизни.